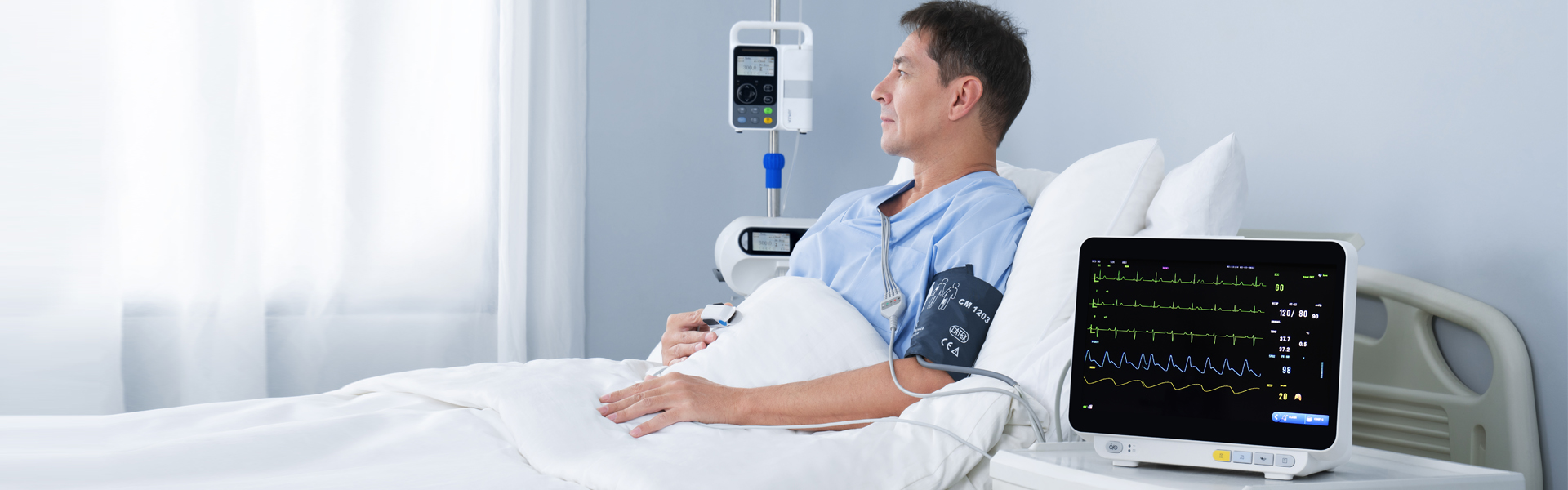
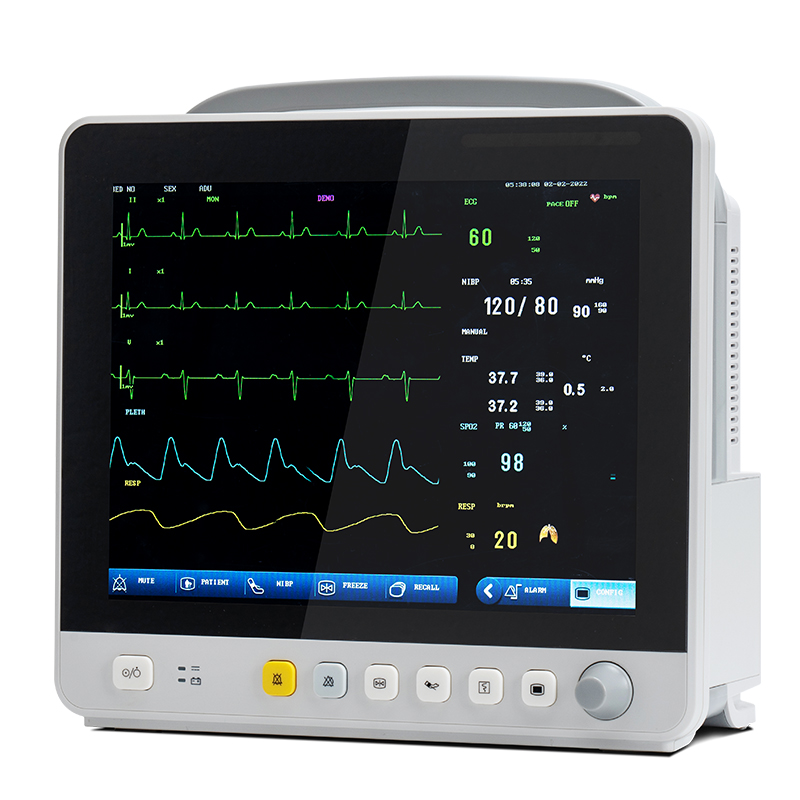
Fiind cel mai obișnuit echipament în practica clinică, monitorul multi-parametric al pacientului este un fel de semnal biologic pentru detectarea pe termen lung, multi-parametrică a stării fiziologice și patologice a pacienților la pacienții critici și prin analiză și procesare automată și în timp real, transformarea în timp util în informații vizuale, alarmă automată și înregistrarea automată a evenimentelor care pot pune viața în pericol. Pe lângă măsurarea și monitorizarea parametrilor fiziologici ai pacienților, poate monitoriza și trata starea pacienților înainte și după medicație și intervenție chirurgicală, poate descoperi în timp util schimbările în starea pacienților în stare critică și poate oferi medicilor o bază de bază pentru a diagnostica corect și a formula planuri medicale, reducând astfel foarte mult mortalitatea pacienților în stare critică.
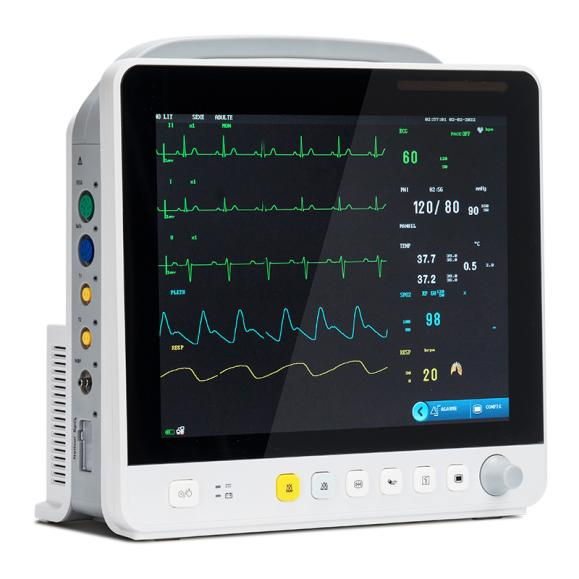
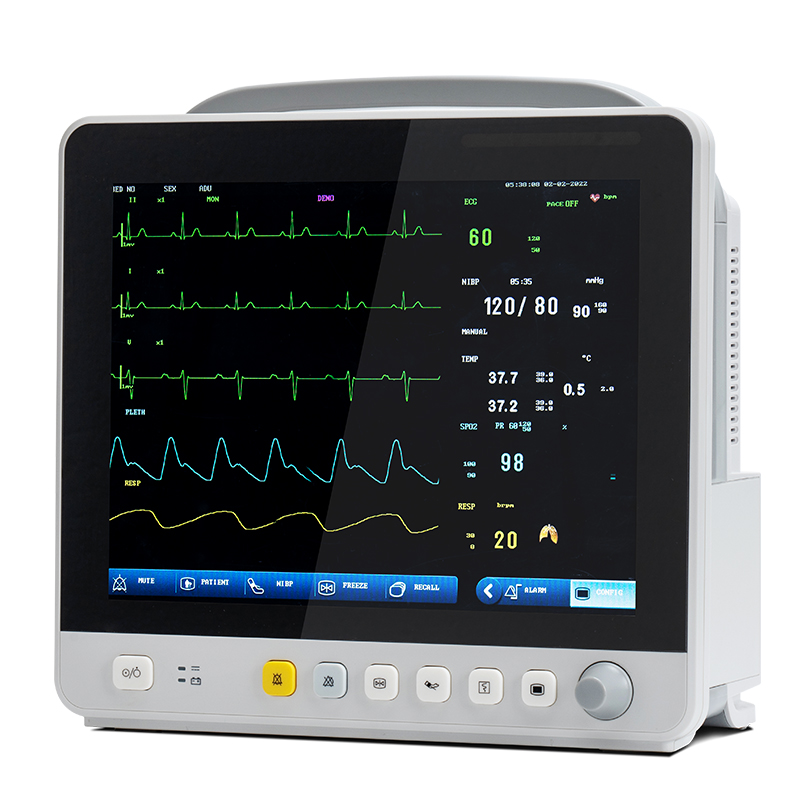
Odată cu dezvoltarea tehnologiei, elementele de monitorizare ale monitoarelor de pacienți multiparametrice s-au extins de la sistemul circulator la sistemele respirator, nervos, metabolic și alte sisteme.Modulul este, de asemenea, extins de la modulul ECG (ECG), modulul respirator (RESP), modulul de saturație cu oxigen din sânge (SpO2), modulul neinvaziv al tensiunii arteriale (NIBP) la modulul de temperatură (TEMP), modulul invaziv al tensiunii arteriale (IBP), modulul de deplasare cardiacă (CO), modulul de deplasare cardiacă continuă neinvazivă (ICG) și modulul de monitorizare a dioxidului de carbon (CO2) de final de respirație. (EEG), modul de monitorizare a gazului de anestezie (AG), modul de monitorizare a gazelor transcutanate, modul de monitorizare a adâncimii anesteziei (BIS), modul de monitorizare a relaxării musculare (NMT), modul de monitorizare a hemodinamicii (PiCCO), modul de mecanică respiratorie.


În continuare, va fi împărțit în mai multe părți pentru a introduce baza fiziologică, principiul, dezvoltarea și aplicarea fiecărui modul.Să începem cu modulul de electrocardiogramă (ECG).
1: Mecanismul producerii electrocardiogramei
Cardiomiocitele distribuite în nodul sinusal, joncțiunea atrioventriculară, tractul atrioventricular și ramurile sale generează activitate electrică în timpul excitației și generează câmpuri electrice în organism. Plasarea unui electrod metalic cu sondă în acest câmp electric (oriunde în corp) poate înregistra un curent slab. Câmpul electric se modifică continuu pe măsură ce se schimbă perioada de mișcare.
Datorită proprietăților electrice diferite ale țesuturilor și ale diferitelor părți ale corpului, electrozii de explorare din diferite părți au înregistrat diferite modificări potențiale în fiecare ciclu cardiac. Aceste mici modificări de potențial sunt amplificate și înregistrate de un electrocardiograf, iar modelul rezultat se numește electrocardiogramă (ECG). Electrocardiograma tradițională este înregistrată de la suprafața corpului, numită electrocardiograma de suprafață.
2: Istoria tehnologiei electrocardiogramei
În 1887, Waller, profesor de fiziologie la Spitalul Mary al Societății Regale din Anglia, a înregistrat cu succes primul caz de electrocardiogramă umană cu un electrometru capilar, deși în figură au fost înregistrate doar undele V1 și V2 ale ventriculului, iar undele P atriale nu au fost înregistrate. Dar munca grozavă și fructuoasă a lui Waller l-a inspirat pe Willem Einthoven, care se afla în public și a pus bazele pentru eventuala introducere a tehnologiei electrocardiogramei.

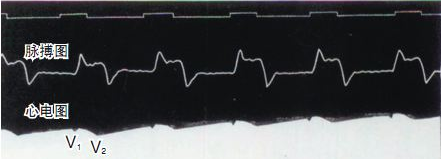
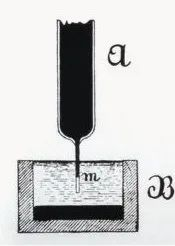
------------------------(AugustusDisire Walle)---------------------------------------(Waller a înregistrat primul om electrocardiograma)------------------------------------------------(Electrometru capilar )------------
În următorii 13 ani, Einthoven s-a dedicat în întregime studiului electrocardiogramelor înregistrate de electrometre capilare. El a îmbunătățit o serie de tehnici cheie, folosind cu succes galvanometrul cu corzi, electrocardiograma suprafeței corporale înregistrată pe filmul fotosensibil, a înregistrat electrocardiograma a arătat unda P atrială, depolarizarea ventriculară B, C și unda D de repolarizare. În 1903, electrocardiogramele au început să fie utilizate clinic. În 1906, Einthoven a înregistrat succesiv electrocardiogramele fibrilației atriale, flutterului atrial și bătăilor premature ventriculare. În 1924, Einthoven a primit Premiul Nobel pentru Medicină pentru inventarea înregistrării electrocardiogramei.

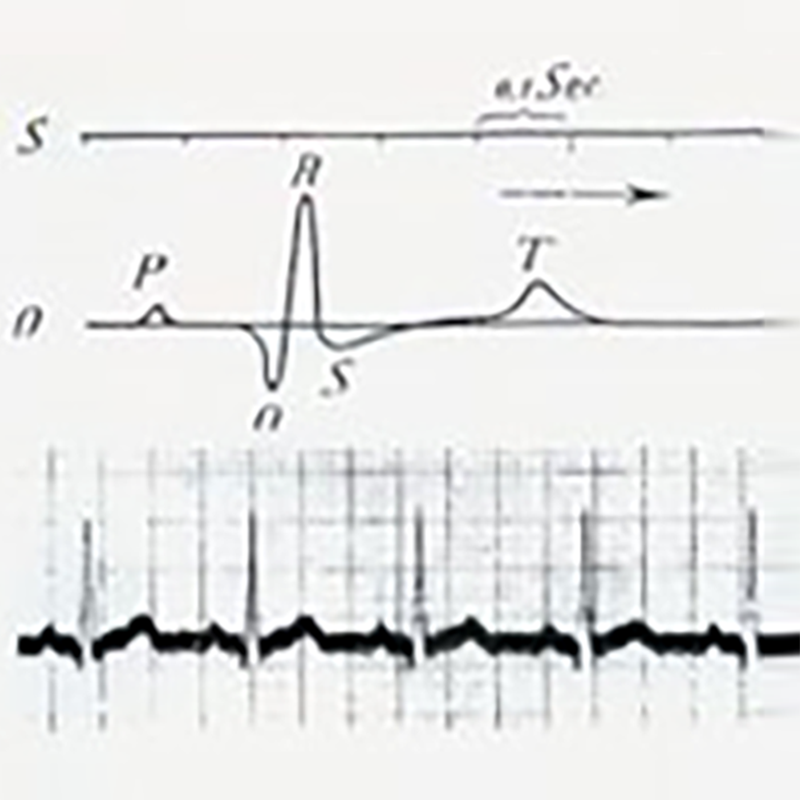
------------------------------------------------------------------------------------------- Electrocardiograma completă True înregistrată de Einthoven------------------------------------------------------------------------------------------------
3: Dezvoltarea și principiul sistemului de plumb
În 1906, Einthoven a propus conceptul de plumb bipolar al membrelor. După conectarea electrozilor de înregistrare în brațul drept, brațul stâng și piciorul stâng al pacienților în perechi, el a putut înregistra electrocardiograma derivației bipolare ale membrelor (derivația I, derivația II și derivația III) cu amplitudine mare și model stabil. În 1913, a fost introdusă oficial electrocardiograma bipolară standard de conducere a membrelor și a fost folosită singur timp de 20 de ani.
În 1933, Wilson a finalizat în sfârșit electrocardiograma cu plumb unipolar, care a determinat poziția potențialului zero și a terminalului electric central conform legii curente a lui Kirchhoff și a stabilit sistemul cu 12 derivații al rețelei Wilson.
Cu toate acestea, în sistemul cu 12 derivații al lui Wilson, amplitudinea formei de undă a electrocardiogramei a celor 3 derivații unipolare ale membrelor VL, VR și VF este scăzută, ceea ce nu este ușor de măsurat și observat modificări. În 1942, Goldberger a efectuat cercetări suplimentare, având ca rezultat derivații unipolare pentru membre sub presiune, care sunt încă în uz astăzi: derivații aVL, aVR și aVF.
În acest moment, a fost introdus sistemul standard cu 12 derivații pentru înregistrarea ECG: 3 derivații bipolare ale membrelor (Ⅰ, Ⅱ, Ⅲ, Einthoven, 1913), 6 derivații unipolare ale sânului (V1-V6, Wilson, 1933) și 3 derivații unipolare ale membrelor de compresie (erga, 4aVF, Gold9, 2 VF).
4: Cum să obțineți un semnal ECG bun
1. Pregătirea pielii. Deoarece pielea este un conductor slab, este necesar un tratament adecvat al pielii pacientului unde sunt plasați electrozii pentru a obține semnale electrice ECG bune. Alege-le plate cu mai puțină mușchi
Pielea trebuie tratată conform următoarelor metode: ① Îndepărtați părul de pe corp unde este plasat electrodul. Frecați ușor pielea unde este plasat electrodul pentru a îndepărta celulele moarte ale pielii. ③ Spălați bine pielea cu apă cu săpun (nu folosiți eter și alcool pur, deoarece acest lucru va crește rezistența pielii). ④ Lăsați pielea să se usuce complet înainte de a pune electrodul. ⑤ Instalați cleme sau butoane înainte de a plasa electrozii pe pacient.
2. Acordați atenție întreținerii firului de conductanță cardiacă, interziceți înfășurarea și înnodarea firului de plumb, împiedicați deteriorarea stratului de protecție al firului de plumb și curățați în timp util murdăria de pe clema de plumb sau catarama pentru a preveni oxidarea plumbului.
Ora postării: Oct-12-2023